病院・クリニックのかかり方
尿もれの症状や膀胱・尿道の不具合は人それぞれ違いますが、生活に差し支える場合や、そのことがいつも気になる場合は、早めに受診しましょう。
「まずは相談」のつもりで受診を
いつ、病院にかかればいいの?
尿もれなどの膀胱・尿道の不具合で困っていても、「受診するしかないの?」「受診すべき?」と迷ってしまうこともあります。 受診のおおよその目安は日常生活に差し支えがある場合です。
また、日常生活は何とかクリアできていても、災害にあったらどうしよう、先行きどうなるのかなど、不安な場合は受診を考えましょう。
尿もれや膀胱・尿道の不具合は、ほかの病気と同じ健康のトラブルです。「まずは相談」のつもりで、迷わず受診しましょう。内科へ通院していない人は、まず泌尿器科か婦人科へ受診しましょう。
受診は泌尿器科・婦人科を
全体的な傾向としては、過活動膀胱(主として頻尿や尿意切迫で、骨盤臓器脱ではない)は泌尿器科で、骨盤臓器脱(主として子宮下垂や腟のめくれで、排尿の不具合を伴うこともある)は産婦人科で診療されています。
ただし、この枠にはまらない診療をしている医療機関がたくさんあるため、確たるところは個々の医療機関への問い合わせが必要です。
内科などで投薬を受けている人
糖尿病や高血圧、狭心症などのある人は、まずかかりつけ医に相談しましょう。 脳梗塞やパーキンソン病なども同様です。病気そのものや治療薬の影響で、膀胱・尿道の不具合が起こっていることがよくあります。
受診先の外来で、最も困っているのは夜間頻尿だと判明することがあります。この問題には昼と夜の利尿のバランス、投薬の影響、生活習慣、睡眠の環境など、多くの要因が関与しており、特に全般的な分析が必要です。
内科で常用薬を処方されている人は、まずその内科へ、そうでない人は泌尿器科へご相談ください。
妊娠中、授乳中の人
妊娠中の尿もれは、分娩の計画を立てる際に考慮に入れる必要があります。分娩する医療機関の産科医や助産師に、必ず状況を伝えましょう。
妊娠中から自覚され、分娩後にも残存する尿もれや排尿障がいは、ほとんどが体質的素因と妊娠・出産に関連した問題の複合です。分娩した医療機関で、分娩後の入院中に産婦人科医に不具合を伝え、相談しましょう。
産褥健診(出産後1〜1.5カ月で行なう定期検診)後から目立ってくる尿もれもあり、産科への通院は終わっているために悩ましい思いをします。この場合は、授乳や産後の就労などとの調整が必要になるため、分娩した施設を通して、女性骨盤底診療を専攻する施設へ紹介していただくのがよいでしょう。
腹圧性尿失禁の受診先は注意が必要
腹圧性尿失禁(あまり尿がたまっていなくとも、強い力を入れると尿がもれる)の医学的取り扱いは、手術を行なっている施設とそうでない施設とでかなり違います。また、手術を受ければ治る多くの腹圧性尿失禁が、手術を受けなかったために治らないでいることもわかっています。
受診しなければ手術に適性があるかどうかはわかりませんが、健康で元気なのにパッドが手放せない生活をしている人は、できれば手術にも対応している医療機関へ受診するのがよいでしょう。
腟や外陰部にかゆみや痛みを感じている場合
外陰部の乾燥感やかゆみ、腟の疼痛や灼熱感などを感じている場合、もれたり腟内に入り込んだりした尿に由来する分解酵素やアンモニアによって、腟や外陰部の粘膜が攻撃され傷んでしまう病態があります。
この状態は、患部のかゆみや痛みと腟まわりの組織の炎症を通じて尿もれの悪化を引き起こします(GSM:閉経関連泌尿生殖器症候群)。腟粘膜の炎症は、骨盤臓器脱を管理するためにペッサリーを腟内に装着している人でも問題になります。
この問題は主として産婦人科が担当し、最近は泌尿器科でも注目されていますが、まだ病態の認知度が低いのが実情です。まずは、パッドのあたっている箇所の湿り気を避けるために十分な吸収力のある尿もれ専用パッドを使用し、相談できる産婦人科を探してください。何カ所か受診して試行錯誤を繰り返すことになるかもしれません。皮膚科の応援が必要になることもあります。
足腰が弱って外出や通院が難しい場合
高度の尿失禁の治療や骨盤臓器脱の手術を目的に来診する人の中に、足腰の問題があって、治療を計画するにも通院が不自由、手術入院後の療養も目処が立たないケースが増えています。中には認知障がいのある場合もあります。
外出や通院が難しいほど足腰が弱っている場合には、膀胱や尿道のトラブルだけに的を絞っていられるかが疑問です。
骨盤底の専門医や泌尿器科医に相談する前に、かかりつけ医や整形外科医に尿もれや排尿しづらさで困っていることを相談してください。そして、介護サービスを活用することで当座の課題を乗り越えられるかどうかを検討してください。骨盤底の専門医のもとで診療を開始するのは、ひと通り生活を立て直してからになります。
どんな医療機関へ行けばいいの?
キーワードは「地域」と「専門性」です。
しばらく投薬治療を受けるようになる場合、通院の便のよい地域の泌尿器科・産婦人科が好適です。手術を受ける場合は、少し遠くても経験豊富な女性骨盤底の専門医がいる医療機関が適します。
どうなるか決まっていない段階での受診先は、いきなり専門医を探すよりも地域の泌尿器科・産婦人科へ相談する方がよいでしょう。専門医のところへ移動する場合、必要な情報提供書は地域の医師が発行してくれますし、手術を受けた後にも長期的な受け皿が地域にあるため後々安心です。

賢く医療機関にかかるコツ
メモを活用しよう
医療機関に行く前の準備として、自分の体の状態を整理しておくことが大事です。
- 尿もれの「頻度」や「量」、「いつから始まった」「なにがあって急に悪化した」「この動作でもれる」「必ずもれる、決まって切迫する場面」など、思い出しながらメモをとります。
- 「あまりたまっていないのにもれることがあるか」「たいして力を入れていないのに、ふとした動作でもれることがあるか」もチェックして行きましょう(あまりたまっていないのにもれるのは、腹圧性尿失禁らしいサインです。たいして力を入れていないのに椅子から立ち上がるなどの動作でもれる場合、腟内に残った尿の流出を疑います)。
- 「かぜを引くともれが10倍」「外出先が危険!」「寒い日は特に×」など、生活と関連する事象の気づきも役立ちます。
改善のイメージを描こう
治療するにあたり、治療で解決したいことを考えてみましょう。
- 「尿もれの回数や量を減らしたい」「ひんぱんなトイレ通いを減らし、落ち着いて他のことをしたい」「トイレへ行ったら全部尿を排出してすっきりしたい」「旅行の間だけでも、私の膀胱を落ち着かせる薬はないか」「骨盤臓器脱の手術を受けて、尿もれも治したい」など、具体的な目安を考えてメモをします。
症状と課題をしっかり伝えよう
- 受診の際、医師に聞きたいことを書いたメモを持参しましょう。医師の前で緊張して質問を忘れてしまった時、メモが助けてくれます。
- 受診の時には、「尿もれの(あるいは、トイレの回数の)相談で来ました。これこれの症状で、このように困っています」と相談・改善したいポイントをしっかり伝えることが重要です。
- 尿もれやその他の排尿障がいの重い・軽いは、単純にもれる量やトイレ通いの回数だけでは決められず、それぞれの人の暮らす環境、職業、家事、趣味などとの関わりが大きく、治療の成果も人によって違います。
有効な治療につなげるために
- 診察に先立って「問診票」を記入する場合、準備したメモが役立ちます。
- 常用薬のある人は、お薬手帳や調剤の目録など、服用内容がわかる書類を持参しましょう。
- 医師との問診では、これまでの状況をできるだけ正確に話しましょう。「恥ずかしい」なんて心配は無用。正確な診断のためには正しい情報が必要です。
- 医師から説明がなく不安に感じたら、「今日の診察でどんなことがわかりましたか?」と自分から聞いてもよいのです。
尿もれの検査・診察について
病院で行なう尿もれや排尿障がいの検査・診察には、次のようなものがあります。
尿検査
尿中のばい菌や白血球などを調べ、膀胱炎や尿道炎などの尿路感染を診断します。
また、尿中に赤血球がある場合(尿潜血)は、重大な病気がかくれていないか、より詳しい検査が必要になることがあります。

排尿記録
日常生活での排尿の状態を調べるもので、自分自身で記録をとります。 診察時に持参すると、膀胱の大きさや排尿の間隔、1日の尿量や昼と夜に腎臓から作られる尿の量の配分などをつかむ手がかりとなります。

骨盤底の診察
婦人科の診察と同じですが、子宮や卵巣ではなく、子宮や腟の壁、会陰全体が下がっていないか、また骨盤隔膜や会陰の筋肉、会陰腱中心、子宮の周りの靱帯などの損傷を調べます。さらに、骨盤底や腹筋が正しく動いているかもチェックします。
超音波(エコー)画像検査
身体のどこから超音波をあてるかによって、経腹・経腟・経会陰超音波検査があります。また、データの取り扱い方式により、超音波断層像検査と三次元超音波検査に分類されます。
超音波断層像検査は、主として腟腔や会陰部からスキャンし、二次元画像上で膀胱・尿道や骨盤底の支持組織の状態をチェックします。
今では静止画だけでなく、咳払いやいきみを負荷したり骨盤底筋を収縮したりしてショートムービーを撮像し、尿もれや排尿障がいに関係のある問題点(動作の間違いや収縮力不足、膀胱頸部の変形や尿道の可動性増大)を探索します。
下の写真(経腹超音波検査の様子)は下腹部を経腹的に撮像しており、残尿を計測する目的には、この方式が向いています。
三次元超音波検査では、検査の際に三次元の音響データをいったんまとめて取り込み、後から観察に適する断面(通常はCTやMRIなどと同様の水平多断面)に書き出して解析します。骨盤底筋や括約筋の損傷の観察には、主にこの方法が使われます。
超音波画像検査は、診療所でも病院でも、いつでもどこでも行なうことができ、放射線被曝がなく、得られた客観的なデータは保管したり、他の医療機関へ手渡したりできます。
また、女性の尿もれや排尿障がいのほとんどは、超音波画像検査で特徴的な異変を呈します。形の変化が発端であろうと二次的なものであろうと、超音波所見を手がかりにして病態をときほぐしていくことができます。
超音波画像検査は、今後ますます女性の尿もれや骨盤臓器脱の診療に使われるようになるでしょう。
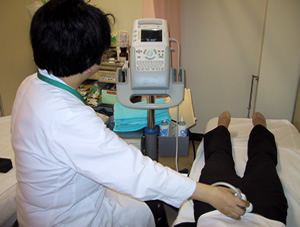
▲経腹超音波検査の様子
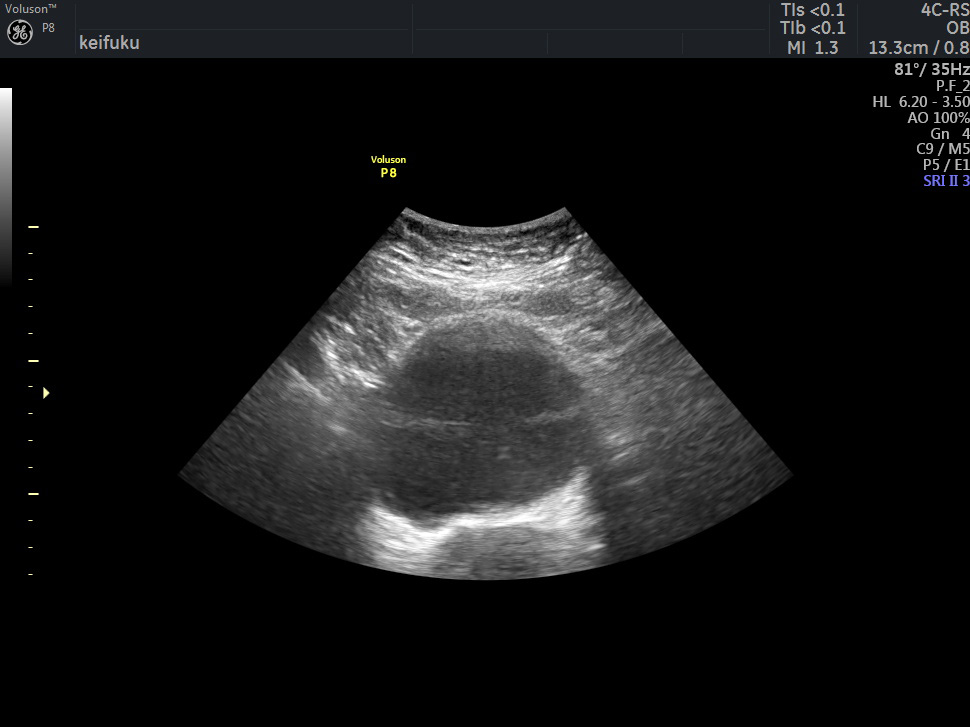
▲経腹エコーの画像。中央の黒く抜けた部分が膀胱。
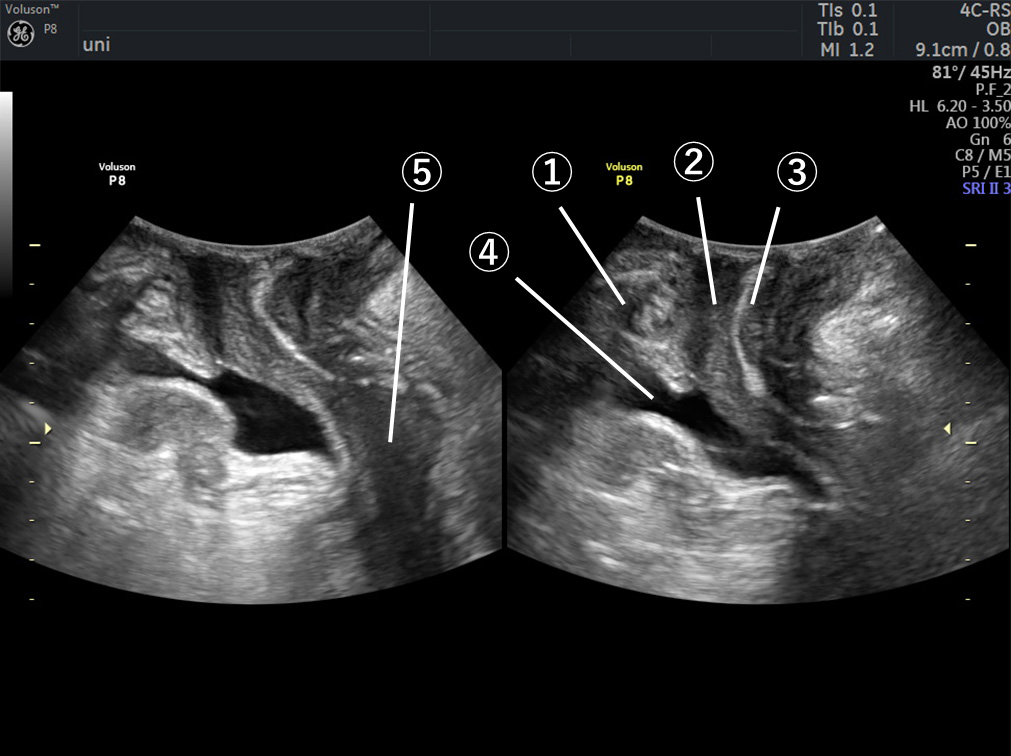
▲経会陰エコーの画像。左は力を抜いているところ、右は骨盤底筋のすぼめ動作をしているところ。
①恥骨 ②尿道 ③腟 ④膀胱 ⑤子宮
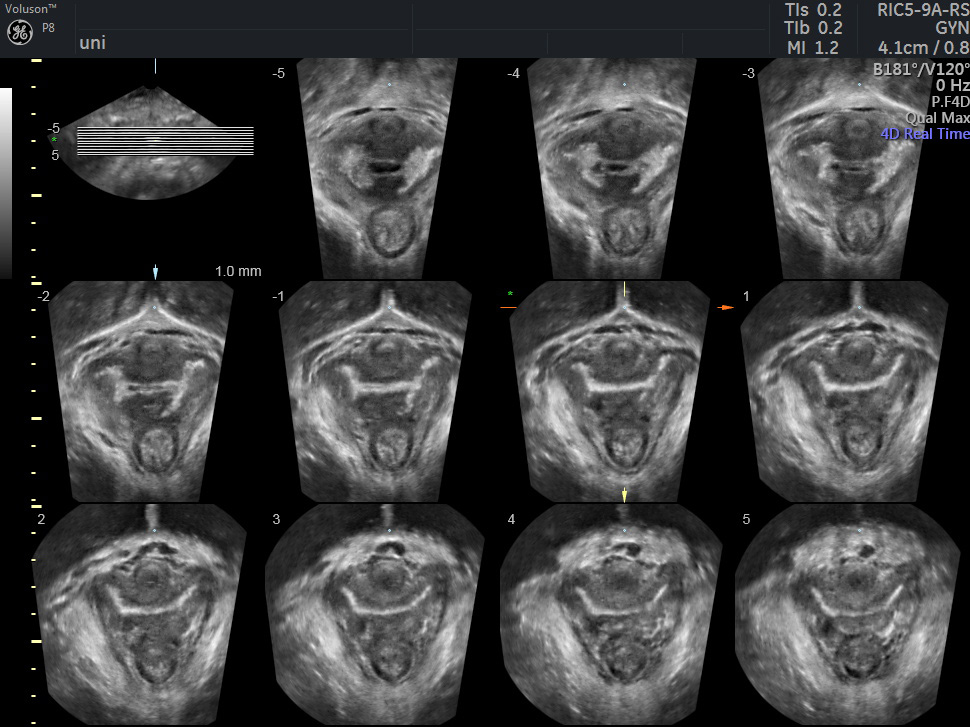
▲経会陰3次元エコーの画像。骨盤底筋を連続断面で観察。
パッドテスト
「1時間パッドテスト」は、階段の昇り降りなどの尿もれを誘発しがちな動作を折り込み、秤量により1時間の間にもれた量を数字にする検査です。腹圧性尿失禁を主体とする尿もれで、失禁の重症度をおおよそつかむことができます。
この他、自宅で行なう「24時間パッドテスト」は、日常生活でのもれの量を調べます。
腹圧性尿失禁の重症度は、どのくらいの強さの力を加えたらもれるのか(縄跳び、くしゃみや咳、疾走、重量物の持ち上げ、階段をかけ降りる、いつもの速度で歩く、テニスのラケットを振る、椅子から立ち上がる、など)と、日常生活の中で実際に1日に生じる尿もれの回数や量はどれほどなのか、という二方向から評価します。
長い期間、腹圧性尿失禁を抱えていた女性は、どんな動作でもれるのか、どのくらい力を入れたらもれるのかがよくわかっていて、走ったり強い力を入れたりしないようにして生活しています。けっこうもれやすいようなのに、24時間パッドテストではほとんど尿もれが観測されない、ということは起こり得ます。
その場合も、強制的に力を加える1時間パッドテストを行なえば、尿もれの程度をある程度正しく評価することができます。
ウロダイナミクス(尿流動態検査)
膀胱は、尿をためる仕事と尿を排出する仕事を交互に繰り返しています。この2つの機能がうまくいくためには、膀胱、尿道、神経がよいチームワークで機能することが必要です。
ウロダイナミクスは、ためるプロセスと排出するプロセスを疑似的に再現し、膀胱や尿道の中の圧力をモニターし、尿意の展開(たまった感じ、トイレへ行きたい感じなど)とともに記録し、ためる機能と排出する機能が健常かどうかを調べます(シストメトリ)。
ためるプロセスと排出するプロセスの他、尿道内に入れたセンサーで尿道の閉まり具合をチェックしたり、咳払いをしたときに膀胱内と尿道内の圧力の変化が同等であるかどうか調べたりできます。膀胱内の圧力ばかり上がり尿道内の圧力が上がらないと、それだけでも尿はもれやすくなります。
最近では、排尿時に尿を排出する力が主として膀胱によって生み出されているか、いきむ力によって生み出されているかの鑑別も行なわれるようになりました。ウロダイナミクスは、ひと通り行なって30〜60分ほどの検査です。
早めの受診をすすめる理由
尿もれはいくつかの要因が重なって起きる多因子性の病態です。これらの要因のほとんどは、加齢によって次第に増えていきます。ほぼ健常な女性の比較でも、30歳と70歳を比較したら70歳の人の方が尿もれをしやすい身体状況にあります。
通常、尿を膀胱から排出する時には、尿道が緩んで膀胱が収縮し、尿が膀胱からすっかり排出されます。しかし、この機能は加齢によって必ず低下し、尿の流れが弱まったり、全部排出したつもりでも膀胱に尿が残ったりします。また、鉗子・吸引分娩や硬膜外麻酔の取り扱いにからんで、出産後に尿を排出する機能が低下してしまうこともあります。
尿もれで受診する高齢者の多くで、尿を排出する機能が衰退しています(低活動膀胱)。尿を排出する機能の衰退と並行して、一部の女性では腹圧をかけて尿を絞り出す癖がつきます。そして、いつも腹圧で尿を排出していると、次第に、腹圧がかかると膀胱の出口が開き尿道が緩む自律神経の反射が強化され、腹圧性尿失禁になります。また、子宮筋腫や子宮摘除術によって、腹圧で尿を排出する習慣が強化されてしまうこともあります。尿を排出する機能の衰退に本人が気づくことはほとんどありません。
排尿のたびに腹圧をかけていると、人によっては次第に骨盤臓器が腟内に押し込まれるようになります(骨盤臓器脱)。骨盤臓器脱の多くに、膀胱の変形や尿道のぐらつき、下垂による頻尿や唐突な尿意、切迫性尿失禁など、膀胱と尿道の不具合が伴います。
若い年代では、一般に尿もれを引き起こす要因はまだ少なく、適切な治療を受けると膀胱と尿道の機能は大幅に改善します。また、個人差はありますが、若い女性は一般に就労や子育てなど社会的役割が大きいため、尿もれから解放されることの意義が大きいのです。
これらの理由により、30代、40代の尿もれは長く放置せず、早めに受診することをおすすめします。50代以降の尿もれについても、放置すればするほど不利な要因は加算されていき治療しにくくなりますから、生活に支障があるレベルであれば、早めに受診する方が効果的な治療を期待できます。
監修:社会福祉法人三井記念病院 産婦人科 中田真木先生









